Inhaltsverzeichnis
Was ist Psoriasis – Schuppenflechte – Hautflechte?
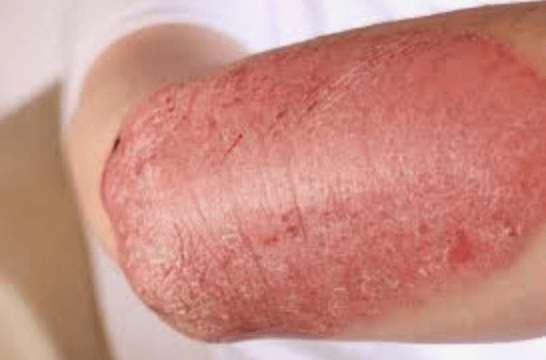
Psoriasis, auch Schuppenflechte oder Hautflechte genannt, ist eine nicht ansteckende, chronische Hauterkrankung, die Plaques von verdickter, schuppiger Haut produziert. Die trockenen Hautschuppen entstehen durch die zu schnelle Vermehrung der Hautzellen. Psoriasis ist im Grunde genommen ein Problem des Immunsystems. Die Proliferation von Hautzellen wird durch entzündliche Chemikalien ausgelöst, die von speziellen weißen Blutkörperchen, den T-Zellen, produziert werden. Schuppenflechte betrifft häufig die Haut der Ellbogen, Knie und Kopfhaut.
Das Spektrum dieser Autoimmunerkrankung reicht von mild mit begrenzter Beteiligung kleiner Hautareale über schwere Psoriasis mit großen, dicken Plaques bis hin zu rot entzündeter Haut, die die gesamte Körperoberfläche betrifft.
Schuppenflechte gilt als eine unheilbare, langfristig (chronisch) entzündliche Hauterkrankung. Sie hat einen variablen Verlauf, der sich periodisch verbessert und verschlechtert. Es ist nicht ungewöhnlich, dass sich die Psoriasis über Jahre spontan klärt und in Remission bleibt. Viele Menschen stellen eine Verschlechterung ihrer Symptome in den kälteren Wintermonaten fest.
Psoriasis, eine immunvermittelte Entzündungskrankheit, betrifft alle Rassen und beide Geschlechter. Obwohl Hautflechte bei Menschen jeden Alters, vom Baby bis zum Senioren, zu beobachten ist, werden die Patienten am häufigsten erst in den frühen Erwachsenenjahren diagnostiziert. Das Selbstwertgefühl und die Lebensqualität von Patienten mit Hautflechte wird oft durch das Aussehen ihrer Haut beeinträchtigt. In letzter Zeit ist klar geworden, dass Menschen mit Psoriasis häufiger an Diabetes, hohen Blutfetten, Herz-Kreislauf-Erkrankungen und einer Vielzahl anderer Entzündungskrankheiten leiden. Dies kann auf eine Unfähigkeit hinweisen, Entzündungen zu kontrollieren. Die Pflege der Psoriasis erfordert medizinische Teamarbeit.
Ist Schuppenflechte ansteckend?
Nein. Psoriasis ist nicht ansteckend. Psoriasis wird weder sexuell noch durch Körperkontakt übertragen. Sie wird nicht durch Lebensstil, Ernährung oder schlechte Hygiene verursacht.
Während die genaue Ursache der Hautflechte unbekannt ist, betrachten die Forscher Umwelt-, Gen- und Immunsystemfaktoren als wichtige Faktoren bei der Entstehung der Krankheit.
Ursachen von Schuppenflechte
Die genaue Ursache bleibt unbekannt. Eine Kombination von Elementen, einschließlich genetischer Veranlagung und Umweltfaktoren, sind beteiligt. Es ist üblich, dass Hautflechte bei Mitgliedern derselben Familie auftritt. Defekte des Immunsystems und die Kontrolle von Entzündungen spielen dabei eine große Rolle. Bestimmte Medikamente wie Beta-Blocker wurden mit Psoriasis in Verbindung gebracht. Trotz der Forschung der letzten 30 Jahre ist der „Hauptschalter“, der die Psoriasis aktiviert, immer noch ein Rätsel.
Welche Arten von Hautflechte gibt es?
Es gibt mehrere verschiedene Formen der Psoriasis, darunter Plaque-Psoriasis oder Psoriasis vulgaris (gewöhnlicher Typ), Guttat-Psoriasis (kleine, tropfenförmige Flecken), inverse Psoriasis (in den Falten wie Achselhöhlen, Nabel, Leiste und Gesäß) und pustuläre Psoriasis (kleine mit Eiter gefüllte gelbliche Blasen). Wenn die Handflächen und die Sohlen betroffen sind, spricht man von einer palmoplantären Psoriasis. Bei der erythrodermischen Psoriasis ist die gesamte Hautoberfläche an der Erkrankung beteiligt. Patienten mit dieser Form der Psoriasis fühlen sich oft kalt und können eine kongestive Herzinsuffizienz entwickeln, wenn sie ein bereits bestehendes Herzproblem haben. Nagelpsoriasis produziert gelbe entkernte Nägel, die mit Nagelpilzen verwechselt werden können. Die Psoriasis der Kopfhaut kann stark genug sein, um lokalisierten Haarausfall, viel Schuppen und starken Juckreiz zu produzieren.
Kann Psoriasis meine Gelenke beeinträchtigen?
Ja, Psoriasis ist bei etwa einem Drittel der Betroffenen mit entzündeten Gelenken verbunden. Tatsächlich können manchmal Gelenkschmerzen das einzige Symptom der Erkrankung sein, mit völlig klarer Haut. Die mit Hautflechte verbundene Gelenkerkrankung wird als psoriatische Arthritis bezeichnet. Die Patienten können eine Gelenkentzündung (Arthritis) haben, obwohl die Gelenke von Händen, Knien und Knöcheln am häufigsten betroffen sind. Psoriasis-Arthritis ist eine entzündliche, destruktive Form der Arthritis und muss mit Medikamenten behandelt werden, um das Fortschreiten der Krankheit zu stoppen.
Das Durchschnittsalter für den Beginn der psoriatischen Arthritis liegt bei 30-40 Jahren. In der Regel gehen die Hautsymptome und -zeichen dem Beginn der Arthritis voraus.
Kann Psoriasis nur meine Nägel betreffen?
Ja, Psoriasis kann bei einer begrenzten Anzahl von Patienten nur die Nägel betreffen. Nagelpsoriasis ist in der Regel sehr schwer zu behandeln. Die Behandlungsmöglichkeiten sind etwas eingeschränkt und umfassen starke topische Steroide, die auf die Nagelbasiskutikula aufgetragen werden, die Injektion von Steroiden auf die Nagelbasiskutikula und orale oder systemische Medikamente, wie unten beschrieben, zur Behandlung der Psoriasis.
Symptome von Schuppenflechte
Plaque-Psoriasis-Anzeichen und -Symptome erscheinen als rote oder rosa kleine schuppige Unebenheiten, die in Plaques erhöhter Haut übergehen. Plaque-Psoriasis wirkt sich klassisch auf die Haut über Ellenbogen, Knie und Kopfhaut aus und juckt oft. Obwohl jeder Bereich beteiligt sein kann, ist die Plaque-Psoriasis tendenziell häufiger an Stellen mit Reibung, Kratzern oder Abrieb. Manchmal verursacht das Abziehen einer dieser kleinen trockenen weißen Hautschuppen einen kleinen Blutfleck auf der Haut. Dies ist ein spezielles diagnostisches Zeichen bei Psoriasis, das Auspitz-Zeichen.
Fingernägel und Zehennägel weisen oft kleine Vertiefungen (punktuelle Vertiefungen) und/oder größere gelblich-braune Ablösungen des Nagels vom Nagelbett an der Fingerspitze auf, die als distale Onycholyse bezeichnet werden. Nagelpsoriasis kann mit einer Nagelpilzinfektion verwechselt und falsch diagnostiziert werden.
Guttate Psoriasis Symptome und Anzeichen sind Unebenheiten oder kleine Plaques (½ Zoll oder weniger) von rot juckender, schuppiger Haut, die explosionsartig erscheinen kann und große Teile der Hautoberfläche betrifft.
Bei der inversen Psoriasis sind genitale Läsionen, insbesondere in der Leiste und am Peniskopf, häufig. Psoriasis in feuchten Bereichen wie dem Nabel oder dem Bereich zwischen den Gesäßmuskeln (Interglutealfalten) kann wie flachrote Plaques ohne große Schuppenbildung aussehen. Dies kann mit anderen Hauterkrankungen wie Pilzinfektionen, Hefeinfektionen, allergischen Ausschlägen oder Bakterieninfektionen verwechselt werden.
Zu den Symptomen und Anzeichen einer pustulären Psoriasis gehören bei schnellem Auftreten Gruppen von kleinen, mit Eiter gefüllten Unebenheiten am Oberkörper. Die Patienten sind oft systemisch krank und haben möglicherweise Fieber.
Erythrodermische Psoriasis tritt als ausgedehnte Bereiche der roten Haut auf, die oft die gesamte Hautoberfläche betreffen. Die Patienten fühlen sich oft gekühlt.
Die Psoriasis der Kopfhaut kann wie starke Schuppen mit trockenen Schuppen und roten Hautstellen aussehen. Es kann schwierig sein, zwischen Psoriasis der Kopfhaut und seborrhoischer Dermatitis zu unterscheiden, wenn nur die Kopfhaut betroffen ist. Allerdings ist die Behandlung bei beiden Erkrankungen oft sehr ähnlich.
Diagnose von Schuppenflechte
Die Diagnose der Hautflechte wird in der Regel durch die Gewinnung von Informationen aus der körperlichen Untersuchung der Haut, der Krankengeschichte und der relevanten familiären Gesundheitsgeschichte gestellt.
Manchmal können Labortests, einschließlich einer mikroskopischen Untersuchung von Hautzellen, die aus einer Hautbiopsie gewonnen wurden, erforderlich sein.
Ekzem vs. Psoriasis
Gelegentlich kann es schwierig sein, ekzematöse Dermatitis von Psoriasis zu unterscheiden. In diesem Fall kann eine Biopsie sehr wertvoll sein, um zwischen den beiden Zuständen zu unterscheiden. Bemerkenswert ist, dass sowohl ekzematöse Dermatitis als auch Psoriasis oft auf ähnliche Behandlungen ansprechen. Bestimmte Arten von ekzematöser Dermatitis können geheilt werden, wenn dies bei Psoriasis nicht der Fall ist.
Wie viele Menschen haben Psoriasis?
Psoriasis ist eine recht häufige Hauterkrankung und betrifft schätzungsweise weltweit rund 125 Millionen Menschen.
Gibt es eine Heilung für Schuppenflechte?
Nein, Psoriasis ist derzeit nicht heilbar. Es kann jedoch in Remission gehen und eine ganz normale Hautoberfläche erzeugen. Die laufende Forschung macht aktiv Fortschritte bei der Suche nach besseren Behandlungen und einer möglichen Heilung in der Zukunft.
Ist die Psoriasis erblich?
Obwohl die Psoriasis von Mensch zu Mensch nicht ansteckend ist, gibt es eine bekannte erbliche Tendenz. Daher ist die Familienanamnese sehr hilfreich bei der Diagnosestellung.
Welche Gesundheitsexperten behandeln Hautflechte?
Dermatologen sind Ärzte, die sich auf die Diagnose und Behandlung von Psoriasis spezialisiert haben, und Rheumatologen auf die Behandlung von Gelenkerkrankungen und psoriatischer Arthritis. Viele Arten von Ärzten können Psoriasis behandeln, darunter Dermatologen, Hausärzte, Internisten, Rheumatologen und andere Ärzte. Einige Patienten haben auch andere verbündete Mediziner wie Akupunkteure, Heilpraktiker, Chiropraktiker und Ernährungswissenschaftler gesehen.
Inzwischen zeigt sich, dass Patienten mit Hautflechte zu einer Vielzahl anderer Krankheitsbilder, den sogenannten Komorbiditäten, neigen. Herz-Kreislauf-Erkrankungen, Diabetes, Bluthochdruck, entzündliche Darmerkrankungen, Hyperlipidämie, Leberprobleme und Arthritis sind häufiger bei Patienten mit Psoriasis. Es ist sehr wichtig, dass alle Patienten mit Psoriasis von ihren Hausärzten sorgfältig auf diese Begleitkrankheiten überwacht werden. Die Gelenkentzündung der psoriatischen Arthritis und ihre Komplikationen werden häufig von Rheumatologen behandelt.
Behandlung von Hautflechte
Es gibt viele effektive Behandlungsmöglichkeiten für Psoriasis. Die beste Behandlung wird vom behandelnden Arzt individuell festgelegt und hängt zum Teil von der Art der Erkrankung, dem Schweregrad und der Menge der betroffenen Haut sowie der Art des Versicherungsschutzes ab.
Bei leichten Erkrankungen, die nur kleine Bereiche des Körpers betreffen (weniger als 10% der gesamten Hautoberfläche), können topische Behandlungen (Hautbehandlung), wie Cremes, Lotionen und Sprays, sehr effektiv und sicher sein. Gelegentlich kann eine kleine lokale Injektion von Steroiden direkt in eine harte oder resistente isolierte psoriatische Plaque hilfreich sein.
Bei mittelschwerer bis schwerer Hautflechte, die viel größere Körperregionen betrifft (>10% oder mehr der gesamten Hautoberfläche), sind topische Produkte möglicherweise nicht wirksam oder praktisch anzuwenden. Dies kann ultraviolettes Licht oder systemische (Ganzkörperbehandlungen wie Pillen oder Injektionen) Medikamente erfordern. Innere Medikamente haben in der Regel ein höheres Risiko. Da die topische Therapie keine Auswirkungen auf die psoriatische Arthritis hat, sind in der Regel systemische Medikamente erforderlich, um den Übergang zur dauerhaften Gelenkzerstörung zu stoppen.
Es ist wichtig zu bedenken, dass wie bei jeder Krankheit alle Medikamente mögliche Nebenwirkungen haben. Kein Medikament ist 100% effektiv für alle, und kein Medikament ist 100% sicher. Die Entscheidung, ein Medikament zu verwenden, erfordert eine gründliche Prüfung und Diskussion mit deinem Arzt. Die Risiken und der potenzielle Nutzen von Medikamenten müssen für jede Art von Psoriasis und den Einzelnen berücksichtigt werden. Von zwei Patienten mit genau dem gleichen Krankheitsbild kann der eine diese mit sehr wenig Behandlung vertragen, während der andere unfähig wird und intern behandelt werden muss.
Ein Vorschlag zur Minimierung der Toxizität einiger dieser Medikamente wurde allgemein als „Rotationstherapie“ bezeichnet. Die Idee ist, die Antipsoriasis-Medikamente alle sechs bis 24 Monate zu wechseln, um die Toxizität eines Medikaments zu minimieren. Abhängig von den gewählten Medikamenten kann dieser Vorschlag eine Option sein. Eine Ausnahme von diesem Vorschlag ist die Verwendung der neueren biologischen Medikamente, wie nachfolgend beschrieben. Eine Person, die starke topische Steroide über weite Teile ihres Körpers über einen längeren Zeitraum hinweg verwendet hat, kann davon profitieren, die Steroide für eine Weile zu stoppen und sich auf eine andere Therapie zu konzentrieren.
Welche Cremes, Lotionen und Hausmittel gibt es für Schuppenflechte?
Topische (auf die Haut aufgetragene) Behandlungen umfassen topische Kortikosteroide, analoge Vitamin-D-Cremes wie Calcipotrien (Calcitrene, Dovonex, Sorilux), topische Retinoide (Tazaroten[Tazorac]), Feuchtigkeitsspender, topische Immunmodulatoren (Tacrolimus und Pimecrolimus), Kohlenteer, Anthralin und andere.
- Topische Kortikosteroide (Steroide, wie z.B. Hydrokortison) sind sehr nützlich und oft die Erstlinienbehandlung für begrenzte oder kleine Bereiche der Psoriasis. Diese gibt es in vielen Arten, darunter Sprays, Flüssigkeiten, Cremes, Gele, Salben und Schäume. Steroide gibt es in vielen verschiedenen Stärken, einschließlich stärkerer, die für Ellbogen, Knie und härtere Hautbereiche verwendet werden, und milderer für Bereiche wie Gesicht, Unterarme und Leiste. Diese werden in der Regel ein- bis zweimal täglich auf die betroffenen Hautstellen aufgetragen. Starke Steroidpräparate sollten in der Anwendung begrenzt sein. Überbeanspruchung oder längerer Gebrauch kann zu Problemen führen, einschließlich einer möglichen dauerhaften Hautverdünnung und Schäden, die als Atrophie bezeichnet werden.
- Calcipotrien-Creme ist bei Psoriasis nützlich, da sie den Kalziumstoffwechsel beeinflusst. Der Vorteil von Calcitriol ist, dass nicht bekannt ist, dass es die Haut wie topische Steroide verdünnt. Es gibt ein neueres Kombinationspräparat aus Calcipotrien und einem topischen Steroid namens Taclonex. Nicht alle Patienten können auf Calcipotrien ansprechen. Längere Anwendung dieser Art von Medikamenten auf mehr als 20% der Hautoberfläche kann zu einem anormalen Anstieg des Kalziumspiegels im Körper führen.
- Feuchtigkeitsspender, insbesondere mit therapeutischen Konzentrationen von Salicylsäure, Milchsäure, Harnstoff und Glykolsäure, können bei Hautflechte hilfreich sein. Diese Feuchtigkeitscremes sind als verschreibungspflichtige und rezeptfreie Formen erhältlich. Einige verfügbare Präparate sind Salicylsäure (Salex) und Milchsäure (AmLactin, Lac-Hydrin). Diese können ein- bis dreimal täglich am Körper angewendet werden. Andere milde Feuchtigkeitsspender, einschließlich Vaseline, können ebenfalls hilfreich sein, um zumindest das trockene Aussehen der Psoriasis zu reduzieren.
- Immunmodulatoren (Tacrolimus und Pimecrolimus) wurden ebenfalls mit begrenztem Erfolg bei leichter Psoriasis eingesetzt. Diese haben den Vorteil, dass sie keine Hautverdünnung verursachen. Sie können andere potenzielle Nebenwirkungen haben, einschließlich Hautinfektionen und mögliche bösartige Erkrankungen (Krebserkrankungen). Die genaue Zuordnung dieser immunmodulatorischen Cremes zu Krebs ist umstritten.
- Badesalz oder das Baden in hochsalzigen Gewässern wie dem Toten Meer im Mittleren Osten kann zusammen mit einer sorgfältigen Sonneneinstrahlung für Psoriasis-Patienten von Vorteil sein.
- Steinkohlenteer ist in verschiedenen Arten erhältlich, darunter Shampoos, Badelösungen und Cremes. Steinkohlenteer kann helfen, das Erscheinungsbild der Schuppen zu reduzieren und die Schuppenbildung bei Psoriasis zu verringern. Der Geruch, die Verfärbung und die allgemeine Unordnung mit Steinkohlenteer können es weniger wünschenswert machen als andere Therapien. Ein großer Vorteil von Teer ist die fehlende Hautverdünnung.
- Anthralin ist für die topische Anwendung als Creme, Salbe oder Paste erhältlich. Das Stechen, mögliche Reizungen und Hautverfärbungen können dazu führen, dass die Anwendung weniger akzeptabel ist. Anthralin kann für 10-30 Minuten auf die psoriatische Haut aufgetragen werden.
Gibt es Psoriasis-Shampoos?
Kohleteershampoos sind sehr nützlich bei der Kontrolle der Psoriasis der Kopfhaut. Die tägliche Anwendung des Shampoos kann eine sehr vorteilhafte Begleittherapie sein. Es gibt eine Vielzahl von rezeptfreien Shampoos, die ohne Rezept erhältlich sind. Es gibt keine Beweise dafür, dass ein Shampoo dem anderen überlegen ist. Im Allgemeinen ist die Auswahl eines Teershampoos nur eine Frage der persönlichen Präferenz.
Welche oralen Medikamente gibt es gegen Psoriasis?
Orale Medikamente beinhalten Methotrexat (Trexall), Acitretin (Soriatan), Cyclosporin (Neoral), Apremilast (Otezla) und andere. Orales Prednison (Kortikosteroid) wird in der Regel nicht bei Psoriasis eingesetzt und kann bei Verabreichung zu einem Krankheitsausbruch führen.
- Acitretin (Soriatane) ist ein orales Medikament, das bei bestimmten Arten von Psoriasis eingesetzt wird. Es ist nicht bei allen Arten von Krankheiten wirksam. Es kann bei Männern und Frauen verwendet werden, die nicht schwanger sind und nicht vorhaben, mindestens drei Jahre lang schwanger zu werden. Zu den wichtigsten Nebenwirkungen gehören Trockenheit von Haut und Augen sowie vorübergehend erhöhte Triglyceride und Cholesterinwerte (Fettsubstanz) im Blut. Bluttests sind in der Regel vor Beginn dieser Therapie erforderlich und werden regelmäßig benötigt, um den Triglyceridspiegel zu überwachen. Patienten sollten nicht schwanger werden, während sie dieses Medikament einnehmen, und in der Regel vermeiden, für mindestens drei Jahre nach Absetzen dieses Medikaments schwanger zu werden.
- Cyclosporin ist ein starkes immunsuppressives Medikament, das für andere medizinische Zwecke, einschließlich Organtransplantation, eingesetzt wird. Es kann bei schwer zu behandelnden Fällen von weit verbreiteter Psoriasis eingesetzt werden. Verbesserungen und Ergebnisse können bei Beginn sehr schnell eintreten. Es kann schwierig sein, jemanden vom Cyclosporin abzusetzen, ohne seine Psoriasis zu verstärken. Aufgrund der potenziellen kumulativen Toxizität sollte Cyclosporin bei den meisten Psoriasis-Patienten nicht länger als ein bis zwei Jahre verwendet werden. Zu den wichtigsten möglichen Nebenwirkungen gehören Nieren- und Blutdruckprobleme.
- Methotrexat ist ein häufiges Medikament gegen rheumatoide Arthritis und wird seit vielen Jahren bei Psoriasis wirksam eingesetzt. Es wird normalerweise in kleinen wöchentlichen Dosen (5 mg-25 mg) verabreicht, entweder oral oder durch Injektion. Vor und während der Therapie sind Bluttests erforderlich. Das Medikament kann Leber- und Lungenschäden verursachen. Eine enge ärztliche Überwachung und monatliche bis vierteljährliche Besuche und Labors sind in der Regel erforderlich.
- Die FDA hat ein neues orales Medikament, Apremilast (Otezla), zur Behandlung von Psoriasis und psoriatischer Arthritis mit einer völlig neuen Wirkungsweise (Hemmung eines Enzyms, Phosphodiesterase 4) zugelassen und erfordert keine intensive Laborüberwachung.
Gibt es eine empfohlene Ernährung bei Schuppenflechte?
Die meisten Patienten mit Psoriasis scheinen übergewichtig zu sein. Da es eine Prädisposition für diese Patienten gibt, Herz-Kreislauf-Erkrankungen und Diabetes zu entwickeln, wird dringend empfohlen, dass sie versuchen, ein normales Körpergewicht zu halten. Obwohl die Beweise spärlich sind, wurde angenommen, dass schlanke Patienten eher auf die Behandlung ansprechen.
Obwohl Diätstudien bekanntlich schwierig durchzuführen und zu interpretieren sind, scheint es wahrscheinlich, dass eine entzündungshemmende Ernährung, deren Fettgehalt aus mehrfach ungesättigten Ölen wie Olivenöl und Fischöl besteht, für die Psoriasis von Vorteil ist. Die so genannte mediterrane Ernährung ist ein Beispiel dafür.
Vorbeugung und Prognose von Hautflechte
Insgesamt ist die Prognose für die meisten Patienten mit Psoriasis gut. Es ist zwar nicht heilbar, aber kontrollierbar. Wie vorstehend beschrieben, zeigen aktuelle Studien eine Assoziation von Psoriasis und anderen medizinischen Erkrankungen, einschließlich Fettleibigkeit, Diabetes und Herzerkrankungen.
Ist es möglich, Psoriasis zu verhindern?
Da die Psoriasis vererbt wird, ist es derzeit nicht möglich, etwas vorzuschlagen, das ihre Entwicklung verhindern könnte, abgesehen davon, dass man sich einem gesunden Lebensstil hingeben muss.
Wie sieht die Zukunft der Psoriasis aus?
Die Psoriasisforschung ist stark finanziert und verspricht viel für die Zukunft. Erst die letzten fünf bis zehn Jahre haben zu großen Verbesserungen in der Behandlung der Krankheit mit Medikamenten geführt, die darauf abzielen, die genauen Stellen des Entzündungsprozesses zu kontrollieren. Es bedarf kontinuierlicher Forschung, um die eigentliche Ursache dieser Krankheit zu entschlüsseln.